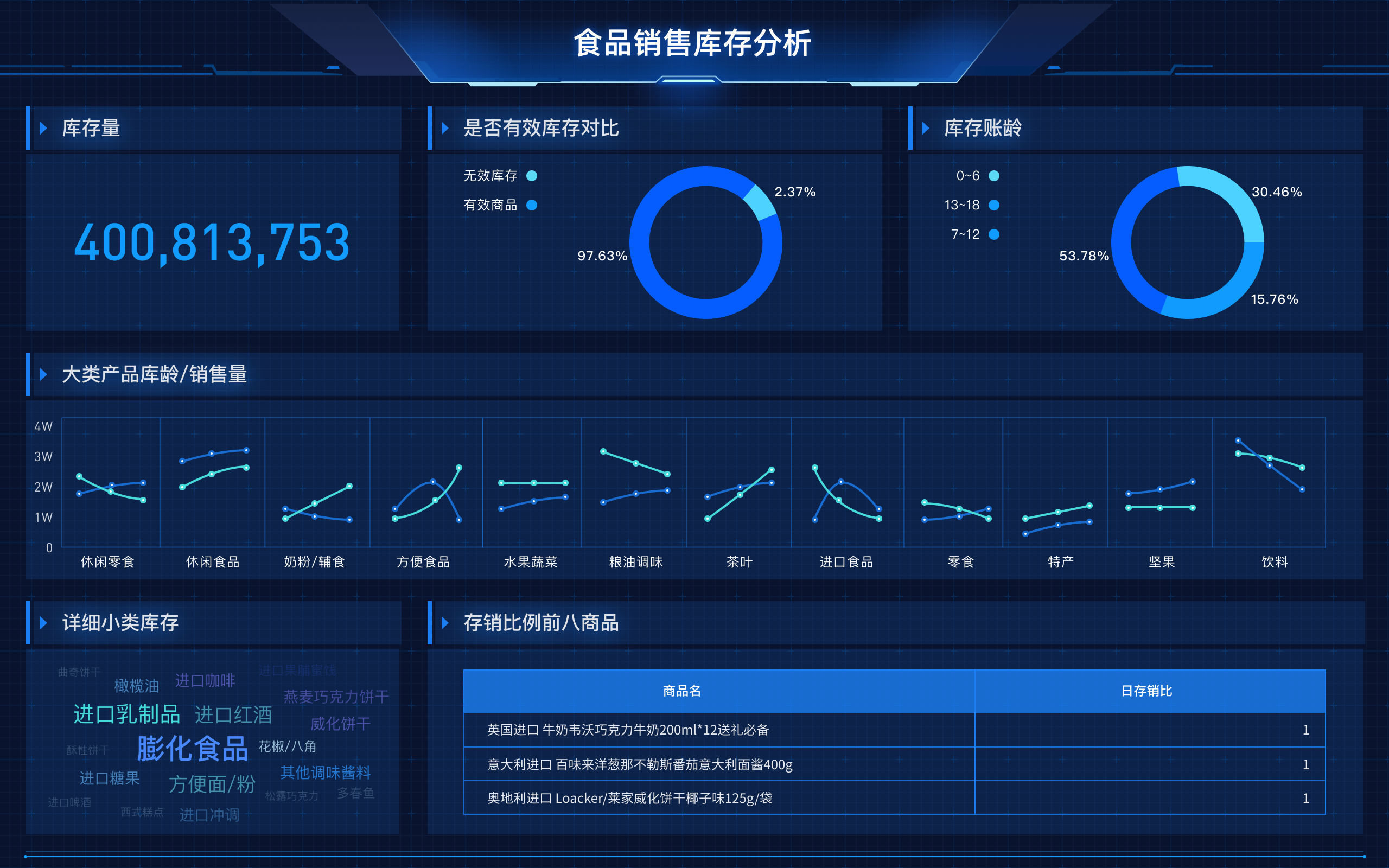
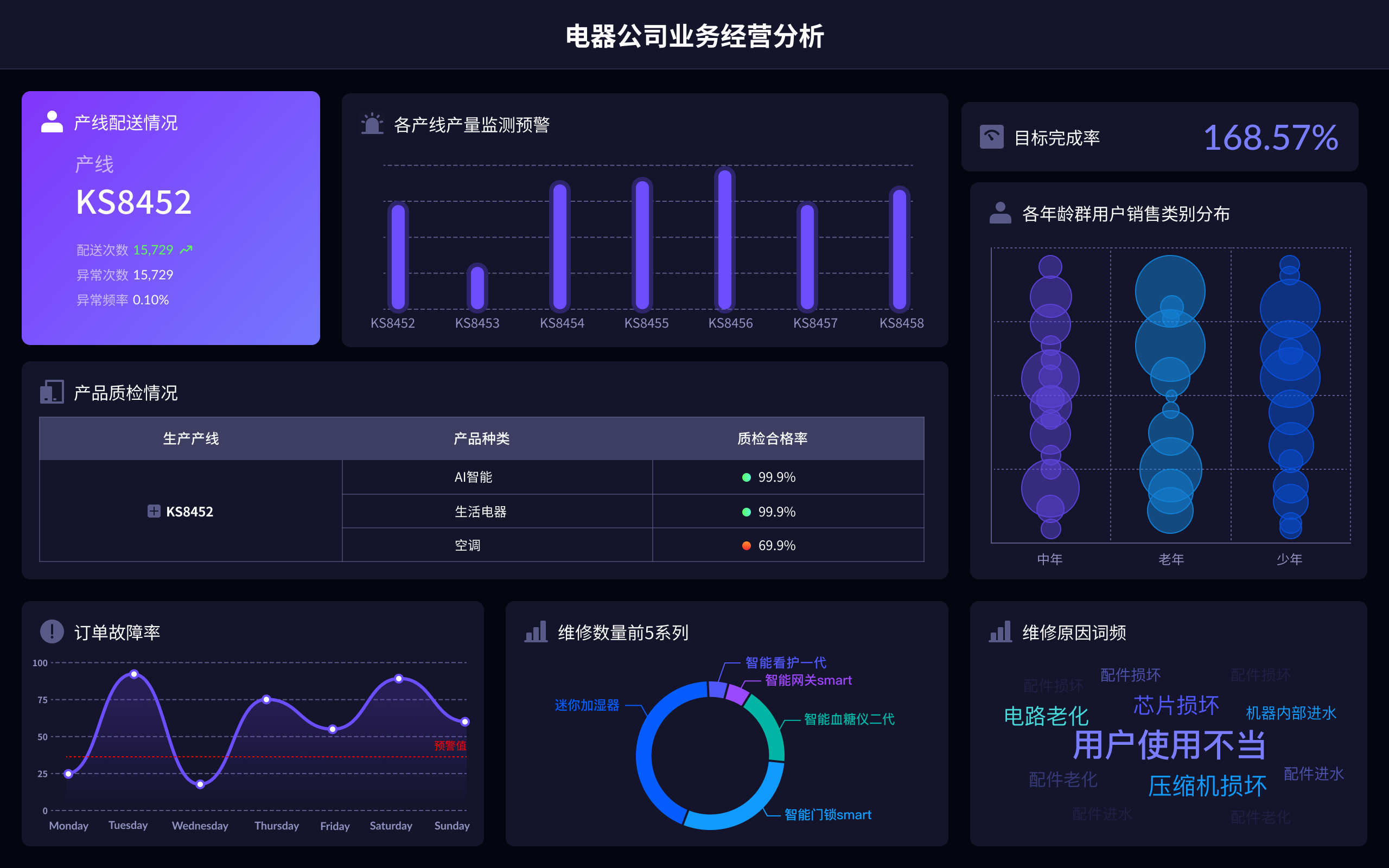
“你有没有遇到这样的麻烦——医院里各科室的数据像‘信息孤岛’一样分散,想把门诊、住院、检验、影像、设备等数据整合到一起,结果不是格式不兼容,就是接口不通,甚至连患者的病历号都对不上?”如果你是医疗信息化从业者或者医院管理者,这种场景肯定不会陌生。事实上,医疗数据集成难题正在困扰着绝大多数医院和医疗机构,导致数字化转型进程缓慢,智能化决策迟迟难以落地。
本篇文章会帮你彻底看懂医院数据集成的核心挑战,并且围绕提升数字化水平给出落地、有效、可操作的解决策略。我们不泛泛而谈,也不会推销“万能方案”,而是结合实际案例、技术细节和行业趋势,把复杂问题讲明白,让你能用得上。你将看到:
- ① 医疗数据集成的主要技术和管理难题是什么?
- ② 为什么数据孤岛一直存在?现有医院系统有哪些集成障碍?
- ③ 数据质量与安全风险如何影响医院数字化水平?
- ④ 有效的数据集成落地策略有哪些?怎么推动数字化转型?
- ⑤ 选型与实践:如何借助新一代BI工具(如FineBI)实现数据智能?
- ⑥ 未来趋势:医院数据集成与数字化的创新方向
无论你是IT技术人员、医院信息科专家,还是管理层决策者,这篇内容都能帮你掌握医疗数据集成的底层逻辑,为医院数字化转型提供实操参考。
🧩 一、医疗数据集成的技术与管理难题
1.1 数据源多样化与异构系统的瓶颈
医院的信息化建设往往经历多年,形成了众多业务系统,比如HIS(医院信息系统)、CIS(临床信息系统)、LIS(检验信息系统)、PACS(影像归档与通信系统)、EMR(电子病历),甚至还有药品采购、设备管理等外围系统。每个系统都是为特定业务场景设计,底层的数据结构、接口标准、编码方式五花八门。
数据源多样、系统异构,就像每个科室都用自己的“方言”交流,稍有疏忽便鸡同鸭讲。例如,患者的唯一标识在HIS系统用住院号、在EMR里可能用身份证号,LIS里又是检验编号,导致一条病人数据可能在不同系统下完全对不起来。这种异构不仅体现在数据格式,还有接口协议(如HL7、DICOM、FHIR等标准)、数据存储方式(关系型数据库、NoSQL、文件系统)、甚至是编码规则。
实际工作中,IT部门常常需要开发大量定制化的接口和中间件,把各个系统的数据拉通。这个过程极度依赖经验和人工运维,稍不留神数据就“断流”或者出错。比如某三甲医院在做检验系统与电子病历集成时,由于字段映射不一致,导致患者的检验报告无法自动推送到医生工作站,只能靠人工补录,极大影响诊疗效率。
- 数据源类型多(结构化、半结构化、非结构化)
- 接口标准不统一(HL7、FHIR、DICOM等混用)
- 字段编码不一致(病人编码、科室编码、检查项目编码)
- 存储方式不同(数据库、文件、影像、日志)
- 系统升级/更换导致历史数据集成困难
如果没有专业的数据集成平台或者统一的数据治理体系,上述问题很难根本解决。
1.2 组织协同与流程管理障碍
除了技术壁垒,医院的数据集成还受到管理和协同机制的极大制约。医疗机构往往“条块分割”,各科室、各部门自成体系,既有业务目标,又有自己的信息化需求。数据集成涉及多个科室的协同,谁来牵头、谁来配合、谁负责数据质量?这些问题如果没有制度保障,很容易出现推诿扯皮。
以患者诊疗流程为例,门诊、住院、检验、影像、药房等环节都产生数据,但数据归属权、数据共享权限不明确,导致很多时候只能“各管各的”,集成项目推进缓慢。数据治理缺乏统一标准,导致数据定义、数据目录、元数据管理混乱,后期维护成本极高。
- 缺乏跨部门数据治理委员会
- 数据归属与共享权限不清晰
- 协同流程复杂,责任边界模糊
- 集成项目难以持续推进,缺乏顶层设计
很多医院曾尝试用定期会议、项目组、专责领导等方式推动数据集成,但如果没有制度化的数据治理体系和明确的流程管理,很容易陷入“集成一阵风”,项目不了了之。
🔗 二、数据孤岛现象与现有医院系统集成障碍
2.1 数据孤岛的根源与影响
“数据孤岛”是医院数字化转型过程中最常见的难题之一。所谓数据孤岛,就是指医院内部各个业务系统的数据无法互通、无法共享,形成封闭的数据环境。这不仅影响业务协同,更直接阻碍了医院对数据资产的统一管理和智能分析。
数据孤岛的根源主要有以下几点:
- 历史遗留系统众多,缺乏统一数据标准
- 各系统厂商接口标准不兼容
- 业务部门间信息壁垒,缺乏数据共享意识
- 数据治理体系不健全,缺乏数据目录、元数据管理
- 医院信息化预算有限,数据集成投入不足
数据孤岛不仅导致工作效率低下,还严重影响医院的运营管理和临床决策。例如,医生想要查看患者的完整病历信息时,需要分别登录多个系统,手工比对病人信息,极易出错。管理层想要做运营分析时,因数据分散难以快速获取全院数据,甚至出现统计口径不一致的问题。
有数据统计显示,国内三甲医院平均拥有超过30个业务子系统,数据孤岛已成为制约医院智能化的核心瓶颈。只有打通各系统的数据壁垒,才能真正实现“以患者为中心”的综合医疗服务。
2.2 现有集成方案的不足与挑战
面对数据孤岛问题,医院信息科常常采用接口开发、中间库、ETL工具等传统方案来实现数据集成。但这些方式普遍存在如下不足:
- 接口开发成本高,难以适应系统升级
- 中间库方案难以保证实时性和数据一致性
- ETL工具对数据清洗和转换流程依赖人工编写规则,维护成本大
- 系统集成后,业务逻辑调整需重新开发,敏捷性不足
- 数据同步延迟,难以支撑实时决策分析
例如某市级医院通过接口开发将检验和药品系统与HIS集成,但每次系统升级都需要重新对接口进行适配,造成维护成本居高不下。同时,接口对接后,数据格式和字段定义不一致,导致部分关键数据丢失,影响后续的数据分析和运营管理。
更严重的是,传统集成方案往往“只顾集成,不管治理”,缺乏对数据质量、数据安全、元数据的统一管理,导致集成后的数据仍然不能满足医院的智能分析和决策需求。
🔒 三、数据质量与安全风险:医院数字化的隐形门槛
3.1 数据质量问题的多维影响
医院数据集成的最终目标是实现高质量、高可信的数据资产管理。但在实际操作中,数据质量问题极为突出,成为医院数字化的隐形门槛。
数据质量问题通常体现在如下几个方面:
- 数据缺失:部分必填项为空,导致后续分析失真
- 数据重复:同一个患者在不同系统有多条记录,造成统计口径混乱
- 数据错误:录入失误、编码不规范、字段映射错误等
- 数据滞后:业务数据未能实时同步,影响临床决策
- 数据规范不统一:同一字段在不同系统含义不同
比如在住院系统与检验系统集成时,如果患者编号不一致,检验结果很可能无法准确归入病人病历,影响诊疗安全。又如药品库存数据同步延迟,导致药房管理出现缺药或超储,影响医院运营。
据《中国医院数据治理白皮书》统计,超过60%的医院在数据集成后仍然面临数据质量不达标的问题,严重影响数据应用价值。只有建立全面的数据质量管控体系,才能让数据集成真正落地,为医院智能化提供坚实基础。
3.2 医疗数据安全与合规风险
医疗数据高度敏感,涉及患者隐私、诊疗信息、财务数据等,任何数据泄露都可能造成严重后果。随着医院数字化水平提升,数据集成带来的安全与合规风险不容忽视。
主要风险体现在:
- 数据传输过程不加密,容易被截获、篡改
- 访问权限管理不严,敏感数据被非法访问
- 数据存储缺乏审计机制,难以追溯操作记录
- 合规要求未落实,违反《个人信息保护法》《医疗数据安全条例》等法规
- 第三方系统集成后,数据边界不清,存在外部泄露隐患
比如某医院在做院内数据共享平台时,由于未设置细粒度的权限管控,导致部分敏感患者信息在全院范围内可随意查询,存在极大安全隐患。又如数据接口未加密,遭遇黑客攻击后,数万条患者数据被泄露,造成不可挽回的损失。
因此,医院在推进数据集成和数字化转型时,必须同步加强数据安全和合规管理,确保数据在采集、传输、存储、使用等各环节都可控、可追溯、可防护。
🛠️ 四、医疗数据集成落地的有效策略
4.1 建立统一的数据治理体系
面对复杂的技术和管理难题,建立统一的数据治理体系是医院实现数据集成和数字化转型的关键。数据治理不仅仅是技术问题,更是管理和制度上的顶层设计。
医院可以参考如下策略:
- 成立数据治理委员会,跨部门协同推进数据集成
- 制定医院级数据标准,统一字段、编码、接口规范
- 建设元数据管理平台,梳理数据目录、数据血缘、数据质量规则
- 建立数据质量管控机制,定期进行数据核查和清洗
- 完善数据共享与访问权限管理,确保安全与合规
例如某省级医院通过成立数据治理委员会,将信息科、医务科、财务科、临床科室等纳入统一管理,制定了医院数据标准和接口规范,推动各业务系统的数据集成和共享平台落地,大幅提升了数据应用效率。
统一的数据治理体系不仅能解决数据孤岛、数据质量和安全问题,还能为医院构建数据资产中心和智能分析平台打下坚实基础。
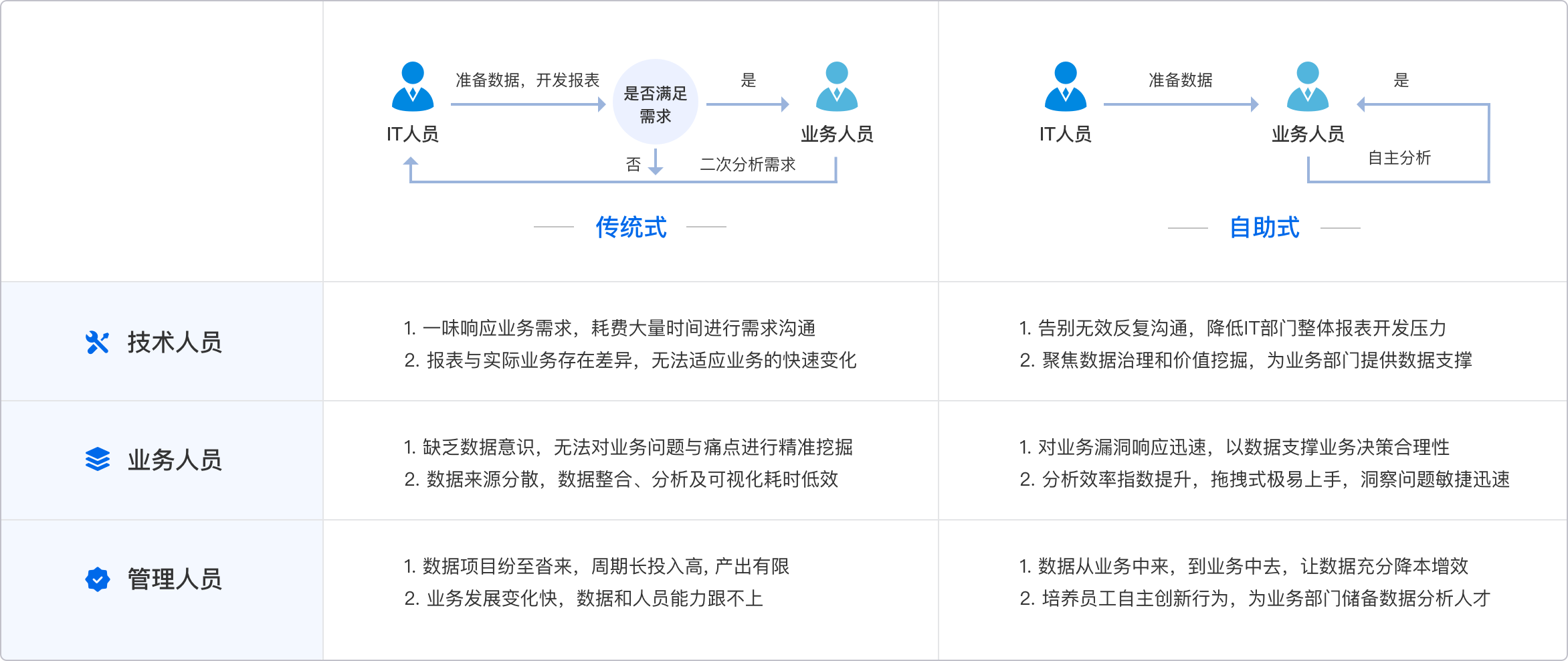
4.2 推进平台化、智能化的数据集成架构
技术层面,医院数据集成建议采用平台化、智能化的架构。传统的接口开发、ETL工具已难以适应数据流通和智能分析需求。
平台化数据集成架构通常包括:
- 统一的数据集成平台,打通各系统数据源
- 支持自助式数据建模和数据清洗,降低技术门槛
- 可视化数据采集、转换、分析流程,提升运维效率
- 内置数据安全与合规管理,实时监控数据流动
- 支持AI智能分析、自然语言问答等创新能力
在此推荐帆软自主研发的企业级一站式BI数据分析与处理平台——FineBI。FineBI以“数据资产为核心、指标中心为治理枢纽”,支持自助式建模、可视化看板、协作发布和AI智能图表制作,帮助医院从源头打通数据资源,实现数据提取、集成、清洗、分析和仪表盘展现。连续八年中国市场占有率第一,获Gartner、IDC、CCID等机构认可。[FineBI数据分析模板下载]
通过平台化的数据集成方案,医院能够灵活应对系统升级、业务调整,极大提升数据应用的敏捷性和智能化水平。
4.3 数据安全与合规体系建设
数据安全和合规是医疗数据集成不可或缺的部分。医院应同步推进如下策略:
- 数据传输全程加密,采用HTTPS、VPN等安全协议
- 细粒度权限管控,敏感数据分级管理
- 数据操作审计与追溯,建立日志监控体系
- 落实《个人信息保护法》《医疗数据安全条例》等法规
- 第三方系统集成前进行安全评估与准入审核
比如某大型医院在数据集成平台建设中,全面启用数据访问审计,所有敏感操作均自动记录,发生异常及时预警,有效保障了数据安全和合规。
只有把安全和合规体系嵌入数据集成架构,医院才能放心推进数据共享和智能化应用,避免法律和管理风险。
🚀 五、选型与实践:新一代BI工具助力医院数据智能
5.1 BI工具选型原则与落地案例
随着医院数字化转型步伐加快,新一代BI工具成为医院实现数据集成和智能分析的核心利器。选型时,医院应关注如下关键点:
- 是否支持多种数据源(结构化、半结构化、非结构化)一键接入
- 是否具备自助建模能力,降低技术门槛
- 可视化分析与仪表盘设计是否易用、灵活
- 是否支持协作发布、权限管理、数据安全
- 是否支持AI智能图表、自然语言问答等创新功能
以FineBI为例,某三甲医院在推进数据集成项目时,利用FineBI搭建了医院级数据分析平台,快速接入HIS、EMR、LIS等多源数据,通过自助建模和可视化看板,实现了全院运营、临床、科研等多维数据分析。医生只需在仪表盘上一键查询,即可获得患者全流程数据,极大提升了诊疗效率和管理水平。
案例数据显示,采用FineBI后,医院数据分析周期缩短了60%,数据质量提升30%,管理层决策速度提升2倍以上。这充分证明了新一代BI工具在医院数据集成和智能化转型中的巨大价值。
5.2 BI工具应用场景与效益分析
BI工具在医院中的应用场景非常广泛,包括:
- 患者全流程数据分析
本文相关FAQs
🩺 医院数据集成到底卡在哪儿?有没有大佬能详细说说,都有哪些实际难题?
我发现很多医院在推进数字化升级时,数据集成总是卡壳,老板一问原因,技术同事就开始头大。到底数据集成有哪些难点?比如医院内部那么多信息系统, HIS、LIS、EMR、PACS 各自为阵,数据格式五花八门,接口标准又对不上。实际操作时,到底会遇到哪些坑?有没有前辈能聊聊真实场景下的挑战,别光说理论,最好带点血泪史!
你好,关于医院数据集成的痛点,这里我有点经验可以分享。最常见的挑战有以下几个:
- 系统割裂、数据孤岛:医院的HIS、EMR、LIS、PACS等系统往往由不同厂商开发,接口标准五花八门,导致彼此无法无缝衔接。比如实验室系统导出的数据,可能在病历系统里根本用不上。
- 数据标准不统一:医学术语、编码体系(比如诊断编码、药品编码)各有各的“说法”,很多时候需要人工去对照、映射,既慢又容易出错。
- 隐私与安全合规:医疗数据涉及患者隐私,国家对数据传输、存储有严格规范。数据集成时怎么保证安全?如何防止信息泄露?这些都是必须考虑的硬指标。
- 实时性和稳定性:有些场景(比如急诊)对数据的实时性要求很高,而老系统的数据同步可能有延迟,甚至丢包。
- 运维复杂度高:初期集成后,维护、升级、扩展都很费劲。系统一旦变动,接口就容易失效,影响业务连续性。
建议在推进数据集成时,首先梳理现有系统的数据流,确定哪些数据必须打通,然后选择支持多种标准、具备强大接口能力的平台。最好能有专业的中台或数据集成工具来做中转和转换,减少人工操作。
🔗 医院这么多系统怎么打通数据?有没有什么靠谱的集成方法或者工具?
很多医院信息化都做到一定阶段了,结果发现 HIS、EMR、PACS、LIS 这些系统数据各自为政,老板又要求“一屏看全”,数据打通成了大难题。有没有什么靠谱的方法或者工具能把这些系统的数据串起来?实操上是怎么做的?有没有什么现成方案推荐?别光说理论,最好有点落地经验。
这个问题很现实,数据集成确实是医院数字化的“老大难”。我给大家讲讲实际的解决办法:
- 中台方案:现在很多医院会搭建数据中台,把各个业务系统的数据集中拉取到中台,统一做清洗、标准化,再分发到需要的地方。这样可以屏蔽底层系统的接口差异,提升数据一致性。
- 接口标准化:采用 HL7、FHIR 等国际标准定义数据交换格式。虽然国内推进慢一些,但新系统建议优先支持这些标准,老系统可以通过转换工具适配。
- ETL工具:数据抽取、转换、加载(ETL)工具是集成的核心。比如利用帆软的数据集成平台,可以无缝采集各业务系统数据,自动清洗、转换格式,然后同步到数据仓库或者可视化平台。
- API网关/服务总线:通过API网关或者ESB(企业服务总线)实现各系统之间的数据流转,简化接口调用和管理。
我个人推荐帆软这类专业数据集成和分析平台,它不仅能打通医院内部各类系统,还能提供强大的数据可视化和分析能力。帆软有针对医疗行业的数据集成解决方案,可以帮助医院快速构建数据中台,实现数据统一管理和分析。感兴趣的话可以直接去试用海量解决方案在线下载。
🛡️ 医疗数据安全怎么保证?集成过程中合规风险怎么避坑?
最近医院要做数据集成,老板最担心的就是数据安全和合规问题,尤其是涉及患者隐私。有没有大佬能讲讲,实际中怎么保证安全?比如数据传输加密、访问控制、日志审计这些,到底怎么做才靠谱?有哪些合规红线是不能碰的?有没有踩过坑的经验分享下?
这个话题很重要,医疗数据安全真的是数字化路上的“底线”。我的经验是,医院在做数据集成时,主要要关注这几个方面:
- 数据加密:无论是数据传输还是存储,必须全程加密。传输建议用HTTPS、VPN等方式,存储则采用AES等高强度加密算法。
- 访问权限管控:医院应该根据岗位、业务场景细化数据访问权限,做到“最小权限原则”。比如医生只能查自己负责的患者数据,系统管理员也不能随意浏览病历。
- 操作日志审计:每次数据访问、修改都要有详细的日志记录,方便事后追溯。遇到异常操作及时预警。
- 合规要求:要遵守《个人信息保护法》《网络安全法》等相关法规。尤其要注意敏感数据出院、出院时的脱敏处理,不能直接对外暴露患者信息。
- 第三方工具选型:选用数据集成工具时,要关注厂商的安全资质和合规认证,比如ISO27001等。
建议医院在集成之前,先做一次全面的数据安全风险评估,制定详细的安全管控方案。集成过程中,别怕麻烦,宁愿流程繁琐一点,也要把安全防线筑牢。曾经有医院因为权限设置不当导致数据泄露,后续处理很麻烦,千万不要掉以轻心。
🏥 医院数字化升级怎么真正落地?有什么提升“数字化水平”的有效策略吗?
现在很多医院都在喊要数字化转型,说要用数据驱动管理和临床决策。实际操作起来,发现光有数据还不够,系统一堆,流程没优化,业务部门用起来也不顺。有没有什么真正有效的策略能让医院数字化水平提升?流程、平台、人员这些到底如何协同?有没有实操经验可以分享?
数字化升级不是“一蹴而就”,医院要想提升数字化水平,建议从以下几方面入手:
- 顶层设计:医院数字化要有清晰的战略规划,明确目标和阶段性成果。没有整体设计,后续很容易“推倒重来”。
- 业务与数据融合:数据集成只是基础,关键是融入业务流程。比如临床路径优化、智能预警、运营分析,都要结合数据做深度应用。
- 平台选型:选择成熟的数据集成、分析和可视化平台,能大大提升效率。像帆软这样的厂商,提供医疗专属解决方案,支持多系统数据打通,还能做各种业务报表和智能分析。想深入了解可以直接下载他们的行业方案海量解决方案在线下载。
- 人员赋能:数字化转型不能只靠IT部门,业务人员也要参与培训,提升数据意识和使用能力。
- 持续优化:数字化不是“一次性工程”,要有持续迭代和优化机制,根据反馈不断调整流程和技术。
我的建议是,先从部门痛点切入,比如临床决策、运营分析,选一两个典型场景做试点,形成标杆后再逐步推广。别急于求成,稳扎稳打,数字化才能真正落地。
本文内容通过AI工具匹配关键字智能整合而成,仅供参考,帆软不对内容的真实、准确或完整作任何形式的承诺。具体产品功能请以帆软官方帮助文档为准,或联系您的对接销售进行咨询。如有其他问题,您可以通过联系blog@fanruan.com进行反馈,帆软收到您的反馈后将及时答复和处理。