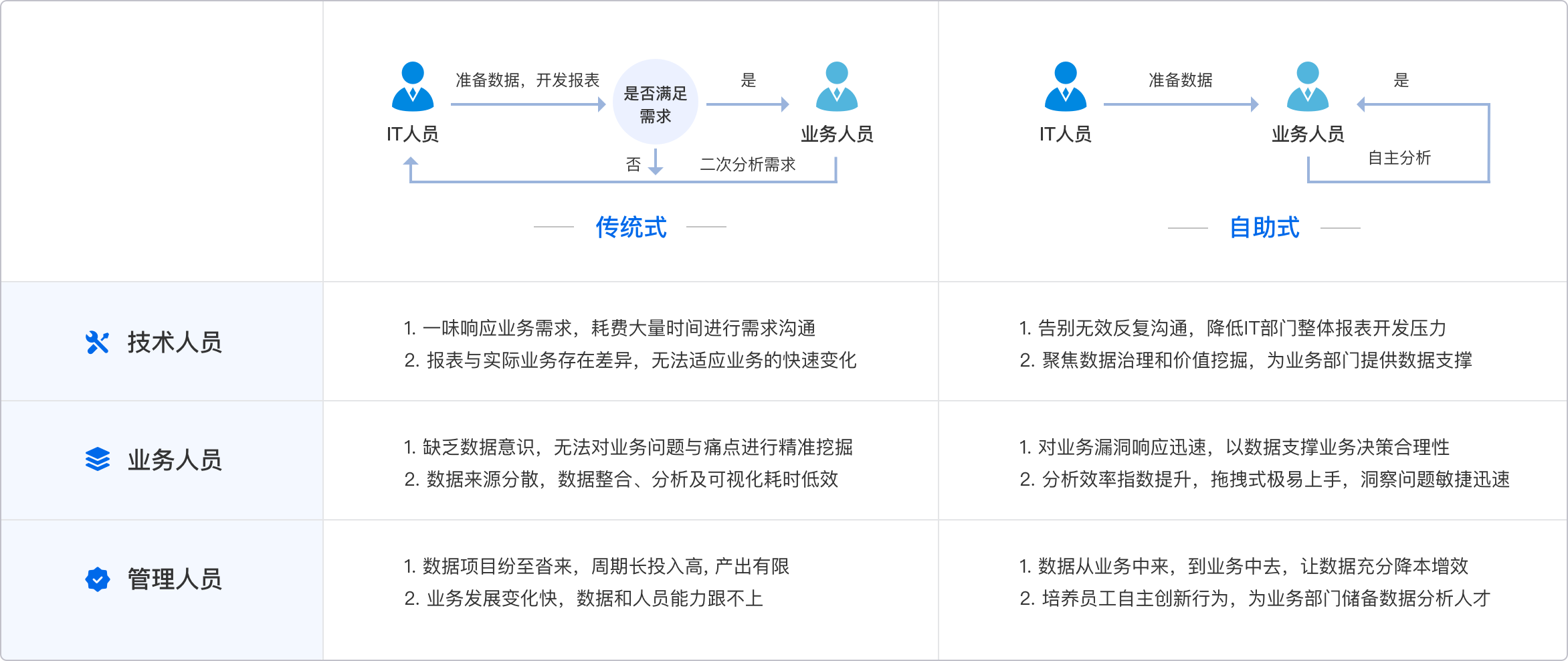
如果你是一家医院的信息主管,或是一线医生,是否经常被“数据孤岛”困扰?比如:不同科室间病历信息无法互通,外部检查报告难以对接院内系统,甚至患者跨院就诊时重复做检查……其实,医疗数据标准就是打破这些壁垒的核心钥匙。你可能没意识到:没有统一的数据标准,诊断效率和准确性都会受到严重影响,甚至直接影响患者的治疗效果。而在数字化转型大潮下,提升医院数据流转效率已不是可选项,而是生死线。那么,这篇文章就和你聊聊——医疗数据标准究竟是如何影响诊断的?又该如何提升医院的数据流转效率?
我们将从以下四个关键维度切入,逐步揭开医疗数据标准的秘密,并结合真实案例,让你真正明白标准背后的力量:
- ①医疗数据标准的定义与现状
- ②标准如何具体影响临床诊断流程
- ③标准化推动医院数据流转效率提升的实战路径
- ④数据智能平台在医疗数据治理中的落地(FineBI案例)
无论你是医院管理者、IT人员还是医疗从业者,都能从本文获得可落地的启发和解决方案。让我们一起拆解“医疗数据标准如何影响诊断?提升医院数据流转效率解析”这个行业难题,找到属于你的数字化升级路径!
🧩 一、医疗数据标准的定义与现状
1.1 什么是医疗数据标准,为什么它如此重要?
医疗数据标准,简单来说,就是一套约定俗成或官方规定的数据格式、结构、编码体系,用于规范医疗信息的采集、存储、传输和共享。举个直观的例子:你在不同医院做血常规检查,报告里的“白细胞”一项,如果每家医院都用不同的缩写或单位,医生怎么横向比对?更别说用AI做自动分析了。
标准化的最大价值在于——让医疗数据“说同一种语言”。这不仅方便了医生,也极大简化了医院的数据管理流程,为诊断准确性、效率、质量奠定基础。常见的医疗数据标准主要包括:
- HL7(Health Level Seven):全球通用的医疗信息交换标准,应用于电子病历、检验报告、影像等数据互通。
- LOINC(Logical Observation Identifiers Names and Codes):针对实验室和临床观察结果的编码体系。
- ICD(International Classification of Diseases):疾病分类标准,支持诊断和统计。
- DICOM(Digital Imaging and Communications in Medicine):医学影像数据标准。
在中国,随着电子病历评级和医院信息化建设推进,数据标准化已成为政策要求。例如《医院信息互通标准化成熟度评测办法》,要求三级医院达到特定互通标准——这对提升诊断效率和数据流转是实打实的推动。
但现实情况是,数据标准落地过程中仍存在多种挑战:
- 历史遗留系统众多,标准不一,数据难以兼容和汇总。
- 一些科室自定义字段或编码,导致数据无法互通。
- 跨院交流难度大,外部数据接入繁琐。
- 缺乏专业的标准化管理和持续维护机制。
所以,“医疗数据标准如何影响诊断?提升医院数据流转效率解析”这个问题,实质上是在问:医院如何在技术、管理和业务层面实现统一标准,进而打通信息孤岛,实现诊断智能化?
1.2 现有标准体系与医院落地难点剖析
虽然HL7、LOINC、ICD等标准在国际国内都有广泛应用,但医院实际落地时常常遇到“标准与业务流程不兼容”的难题。比如:
- 部分医院采用自研HIS(医院信息系统),与国际标准对接存在版本兼容性问题。
- 实验室、影像、药房等子系统各自为政,数据接口不一致,标准转化复杂。
- 医生在实际录入时,为了方便记忆或本地化表达,常常出现自定义术语和缩写。
以某三甲医院为例,2023年之前,病历系统采用本地编码,无法与省级平台进行数据对接。升级到HL7 V3后,仅数据转码工作就花费了半年时间,期间还因字段缺失导致诊断延误。这种情况在全国范围内并不罕见。
数据标准落地的难点,归根结底是“技术+业务协同”的问题。如果技术人员不了解临床需求,标准化工作就会变成“纸上谈兵”;而临床医生不配合数据规范管理,系统再先进也难以打通壁垒。
当前,越来越多医院开始引入专业的数据治理平台,辅助标准化落地。比如用FineBI这样的企业级一站式BI平台,将数据标准规范嵌入建模、采集、分析和共享流程中,既保证了标准一致性,也提升了数据流转效率。
🔍 二、标准如何具体影响临床诊断流程
2.1 标准化对诊断流程的实质影响
医疗数据标准的价值,在临床诊断流程中体现得尤为明显。我们可以从以下几个关键场景来看:
- 病历信息采集:标准化的病历模板让医生录入信息更高效,减少主观差异。
- 检验与影像报告对接:数据标准让报告自动归档、分析、推送,无需人工反复核对。
- 多学科会诊与远程医疗:标准化数据支持不同科室、不同医院间的信息无障碍共享。
- 智能辅助诊断:AI算法需要标准化的数据输入,才能实现自动诊断和风险预警。
以智能辅助诊断为例,如果血糖、心电、影像等数据格式各异,算法无法“读懂”数据,智能化就无从谈起。标准化让数据变得可分析、可对比、可追溯,为自动化和智能化打下基础。
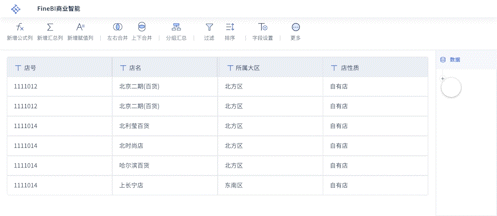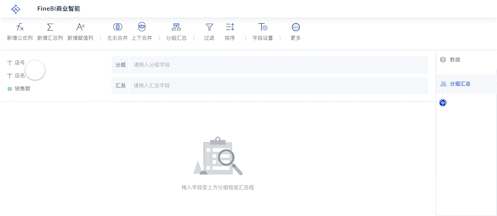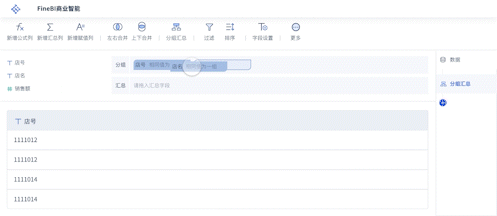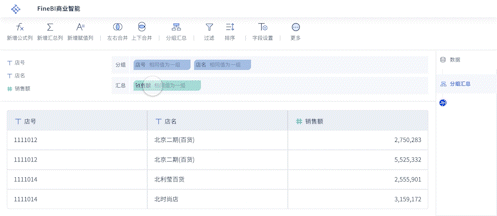
诊断流程的每一步,都离不开数据标准的支撑。从患者信息登记,到病历撰写、检验报告生成,再到智能推送诊断建议——标准化让整个流程变得顺畅、精确。深圳某医院引入统一HL7标准后,检验报告自动归档率提升到98%,医生平均节省30分钟/天的数据核查时间。
2.2 诊断准确性与标准化的关联案例
有研究显示,数据标准化能将诊断错误率降低15%-30%。原因很简单:标准化减少了因信息不一致、编码错误或字段缺失导致的误判。比如:
- ICD标准化编码,让疾病分类更加准确,便于追踪和统计。
- LOINC标准让检验结果具备统一标识,医生无需反复核对单位和项目名。
- DICOM标准让医学影像在不同系统间无障碍流转和分析。
以某省级医院远程会诊为例,过去三个月内,通过标准化的数据传输,疑难杂症平均确诊时间由5天缩短至2天。会诊医生表示:“标准化让我们能快速获取完整、可比对的信息,远程诊断不再是‘盲人摸象’。”
同时,标准化还为智能诊断系统提供了坚实的数据基础。比如应用FineBI等BI平台,医院可以将检验、影像、处方数据进行统一建模和分析,实现自动风险预警——这在疫情防控、大型公共卫生事件中尤为关键。
结论是:标准化不是“锦上添花”,而是诊断流程的基石。只有实现数据标准化,才能确保诊断信息的完整性、一致性和可追溯性,从而提升诊断效率和准确性。
🚀 三、标准化推动医院数据流转效率提升的实战路径
3.1 数据流转效率为什么重要?
你可能会问,提升医院数据流转效率到底能带来什么实质好处?答案很直接——数据流转效率提升,意味着诊断速度更快、医疗资源利用率更高、患者体验更好。举个直观的例子:
- 患者跨院就诊,病历、检验报告能秒级互通,无需重复检查。
- 医生查阅历史数据,几秒钟即可获取完整病史,提升诊断决策质量。
- 医院管理者可实时分析运营数据,及时调整资源调度和管理策略。
一项2023年全国医院数字化调研数据显示:标准化数据流转能让跨科室信息共享效率提升60%,患者平均等待时间缩短20-30%。这不仅提升了医疗服务质量,也为医院带来了实实在在的经济效益和社会口碑。
3.2 标准化落地的三大实战路径
想要真正提升数据流转效率,必须在技术、管理和业务流程上“三管齐下”。这里总结三条实战路径,供参考:
- 路径一:全院统一标准制定与培训
首先,医院应成立数据标准化工作小组,由信息科、临床科室、管理部门联合制定和落地标准。定期组织培训和考核,确保每位员工都能理解并执行数据标准。比如某市医院每季度举办标准化培训,数据一致性提升至99%。 - 路径二:系统集成与数据接口规范化
技术上,推动HIS、LIS、PACS等系统的接口标准化,采用HL7/DICOM/LOINC等通用协议。通过中间件或专业BI平台(如FineBI),实现数据的自动采集、转换和共享。上海某医院引入FineBI后,数据流转速度提升了2倍以上,科室间协作显著加快。 - 路径三:流程优化与智能化数据治理
利用智能数据平台,对数据采集、清洗、分析和归档流程进行自动化优化。比如用FineBI自助建模和仪表盘,将诊断、检验、药品等数据实时整合分析,一键生成报告,极大减少人工操作和错误率。这样不仅提升数据流转效率,还为医院管理决策和临床诊断提供了有力支持。
每条路径都有实际案例和数据支撑——关键在于医院能否真正重视数据标准,投入资源和管理精力,打通技术与业务的壁垒。
3.3 标准化流程中的细节与常见误区
在实际落地过程中,有几个常见误区需要警惕:
- 只注重技术,不关注业务需求——标准规范不能脱离临床实际,否则难以推动医生配合。
- 标准制定“一刀切”——不同科室、业务场景需有灵活适配机制,避免因标准过严影响业务开展。
- 忽视持续维护和更新——医学发展日新月异,数据标准也需动态调整,不能一劳永逸。
- 缺乏专业平台支撑——手工维护标准易出错,需借助专业数据治理工具提高效率。
以某医院为例,初期只关注HIS系统的标准化,忽略了检验和影像子系统,导致跨科室数据仍无法互通。后续引入FineBI后,将所有业务数据统一建模和标准化,才真正实现了院内外信息共享和智能分析。
标准化是一项长期工程,需要“技术+管理+业务”三位一体。只有把标准化流程嵌入日常业务,持续优化和迭代,才能真正提升医院的数据流转效率,实现数字化转型目标。
💡 四、数据智能平台在医疗数据治理中的落地(FineBI案例)
4.1 为什么数据智能平台是标准化落地的关键?
很多医院在标准化推进过程中,最大的问题其实是“工具缺位”——没有一套能自动采集、转换、分析和共享数据的平台,只能靠人工对接和手工维护,效率低、错误多、难以持续。
数据智能平台,尤其是像FineBI这样的企业级一站式BI工具,正是打通数据标准落地的关键利器。它不仅能自动采集多源数据,还能按标准进行建模、清洗和分析,实现可视化展现和智能报告推送。
具体来说,FineBI在医疗数据治理中的核心价值体现在:
- 自动采集和标准化各业务系统数据,减少人工干预。
- 支持HL7、DICOM、LOINC等国际标准,轻松实现数据接口规范化。
- 自助建模和可视化仪表盘,让医生和管理者一键获取标准化诊断数据。
- AI智能图表和自然语言问答,辅助临床决策和管理优化。
- 无缝集成办公应用,支持多部门协同和数据共享。
通过FineBI,医院不仅能提升数据流转效率,还能建立起数据资产中心和指标治理枢纽,实现从数据采集到决策分析的全流程标准化。[FineBI数据分析模板下载]
4.2 FineBI医疗案例解析:从标准到智能诊断
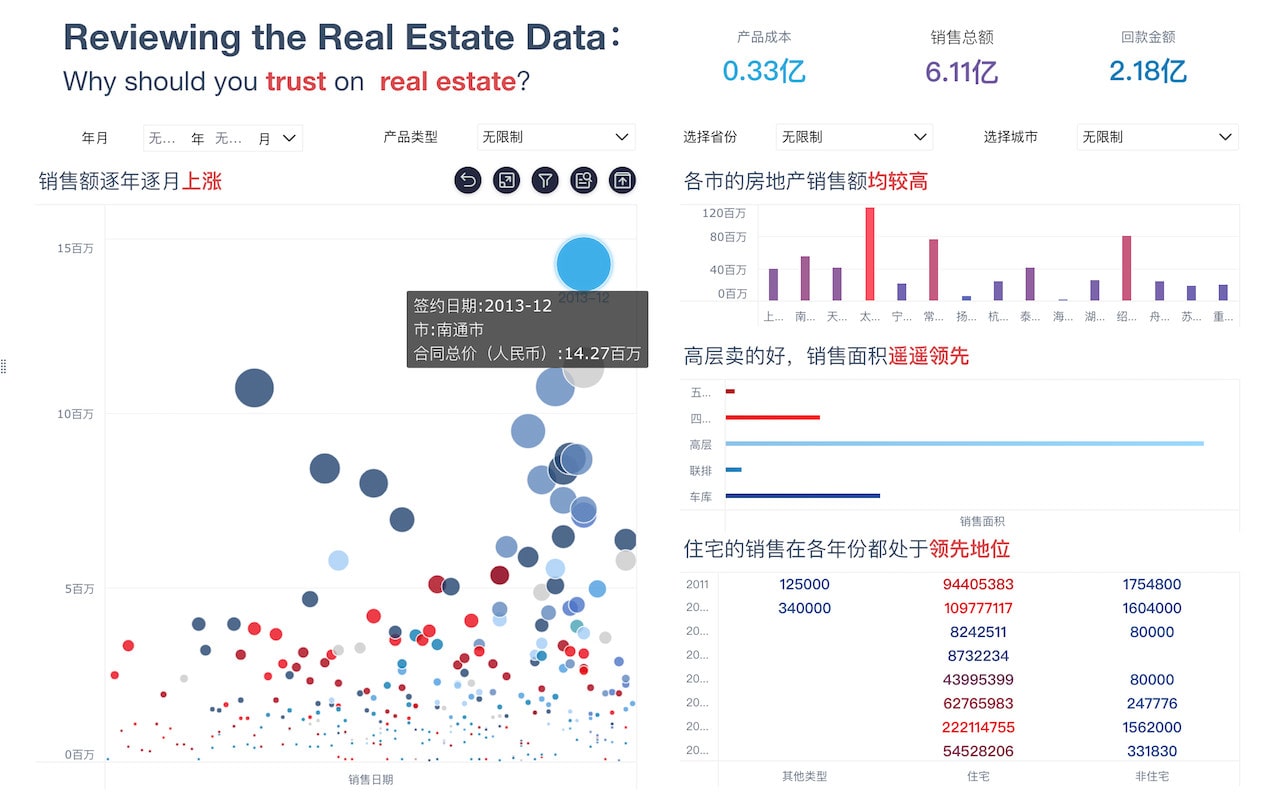
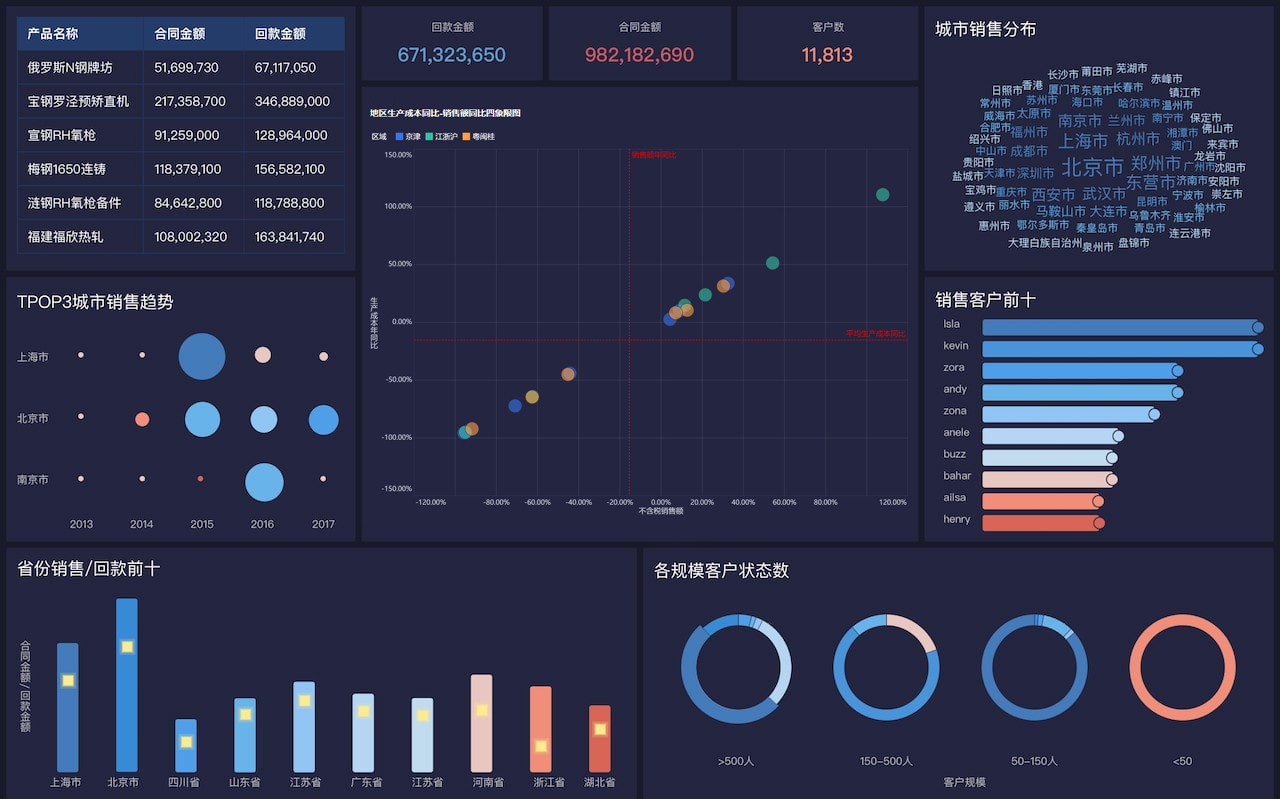
以某三甲医院为例,2022年引入FineBI后,院内HIS、LIS、PACS等系统数据实现了全流程自动采集和标准化建模。医生只需在FineBI仪表盘上查看患者信息,即可一键获取完整病史、检验、影像等数据,极大提升了诊断效率。
具体应用场景包括:
- 检验报告自动归档和智能推送,减少人工核查和重复录入。
- 多科室协作会诊,标准化数据支持快速信息共享和联合分析。
- 实时运营监控,管理者可随时掌握各科室业务数据,优化资源调度。
- 智能诊断建议,AI算法基于标准化数据自动生成风险预警和诊断提示。
据医院信息科反馈,FineBI落地后数据流转效率提升约2.5倍,诊断错误率下降20%,患者满意度提升15%以上。医生表示:“以前查找病历和检验报告要翻好几套系统,现在只需在一个仪表盘操作,既方便又准确。”
这正是医疗数据标准落地与智能化升级的最佳结合点——标准化打通数据孤岛,数据智能平台让标准落地变得自动化、可持续、可扩展,为医院数字化转型赋能。
📈 五、总结与数字化升级路径展望
回顾全文,我们系统拆解了医疗数据标准如何影响诊断、提升医院数据流转效率的关键逻辑:
- 医疗数据标准是打破信息孤岛、提升诊断准确性和效率的核心基础。
- 标准化贯穿诊断流程每一步,直接影响临床决策和智能化应用。
- 提升数据流转效率需技术、管理和业务流程“三管齐下”,持续优化和迭代。
- 数据智能平台(如FineBI)是标准化落地的关键工具,可实现自动采集、建模、分析和共享。
未来,医疗行业数字化升级的核心趋势就是:以数据标准为基础,借助智能平台实现全流程自动化和智能化。无论你是医院管理者还是一线医生,只有主动拥抱标准化和智能化,才能真正实现诊断效率和质量的双提升。
希望这篇
本文相关FAQs
🩺 医疗数据标准到底是什么?是不是医院数据对不上,诊断容易出错?
在医院工作的小伙伴有没有遇到过这种情况:不同科室、不同系统的数据格式都不一样,医生查资料还得自己换算、对照。感觉根本没法统一整理,特别怕数据出错影响诊断。大家都在说“医疗数据标准”,它到底是啥,真的有那么重要吗?
你好呀,这个问题真的很关键!我身边不少医疗信息化同行也有类似的困惑。其实所谓“医疗数据标准”,就是让所有的医疗数据有统一的格式、编码和传递规则。比如诊断名称用什么编码、检验结果怎么表达、病人信息如何对齐等。为什么这么重要?因为医疗数据本身就极其复杂,如果没有标准,数据在不同系统间流转时就容易丢失、理解错误,甚至直接影响医生的诊断判断。
从我自己的经验来看,标准化能带来的好处主要有这几个:
- 准确性提升:医生查到的检验结果和病历信息,都是对齐的,不会因为格式问题产生误解。
- 信息流转更顺畅:比如急诊转到住院,信息就能无缝衔接,减少人工录入和重复检查。
- 方便数据分析:医院要做疾病统计、质量改进,数据标准化后分析效率提升不少。
但现实里落地还是有难度,老系统兼容问题、不同厂商的数据壁垒,都会让数据标准推进变慢。其实只要医院领导重视,选对合适的技术方案,逐步升级,还是能实现的。总之,数据标准化是医疗数字化的“地基”,越早做越好!
📊 老板要求数据流转快又准,多个医院系统怎么打通?有没有靠谱的落地方法?
我们院领导最近特别关注数据流转效率,说诊断要快,数据要准。但院里有HIS、LIS、EMR各种系统,感觉每个厂家的数据都不一样。有没有大佬能分享下,怎么把这些系统的数据打通?有没有什么实操方法?
你好,这种情况其实很多医院都遇到过。以前大家各买各的系统,数据“各自为政”,现在要打通,确实技术和协作都要下点功夫。我自己的经验是,关键在于数据集成平台+标准化协议这两块。
具体怎么做?
- 梳理现有系统的数据结构和接口:先把所有系统的数据格式、接口协议摸清楚,别怕麻烦,这一步是基础。
- 选用统一的数据标准:比如用HL7、FHIR等国际通用医疗标准,国内也有一些定制标准。
- 搭建数据集成平台:这个平台负责数据采集、转换、清洗、分发,能把不同系统的数据拼起来、格式统一。
- 逐步打通业务流程:别一下子全上,先挑几个重点业务(比如检验结果、诊断信息),分阶段实现。
实操难点主要是老系统兼容、接口开发、数据质量管控。建议找专业厂商或者医院信息科团队合作,定期复盘。像帆软这样的数据集成和可视化平台,在医院行业有完整解决方案,可以大幅提升数据流转效率。感兴趣可以看看他们的行业案例和工具包,支持海量数据在线下载:海量解决方案在线下载。总之,数据流转不是一蹴而就,分阶段推进、标准化先行,效果会越来越好!
🧩 医疗数据标准落地时,遇到老系统兼容、数据质量杂乱怎么办?有啥实用经验?
最近我们医院在做数据标准化,发现老系统兼容性差,很多数据字段又缺失或者格式乱七八糟。大家有没有实用的经验,怎么处理这些“历史遗留问题”?是不是只能全部推倒重做,还是有其他办法?
你好,这个痛点我太懂了!医疗数据标准落地的时候,老系统和历史数据确实是最大障碍之一。其实不用“一刀切”,有一些实用的经验可以参考:
- 数据映射和转换:先做字段映射,把老系统的数据字段和新标准对照起来。比如“性别”字段,有的用1/0,有的用男/女,统一成标准编码。
- 数据清洗:用ETL工具批量清理数据,补齐缺失字段、校对格式错误。这一步很关键,能提升数据质量。
- 分层升级:先改核心业务数据(比如诊断、检验),次要数据后续逐步兼容,减轻一次性工作量。
- 接口适配:老系统不支持新标准时,可以做“中间件”接口,桥接老数据和新平台。
我自己的建议是,别急着全部推倒重做,成本太大。可以先做“重点突破”,比如先把检验结果和诊断信息标准化,逐步扩展到其他业务。过程中要多做数据质量监控,发现问题及时调整。找专业的数据服务商或者医院信息科团队协作,效果会更好。标准化是个渐进过程,只要方向对了,慢慢来肯定能搞定!
🔎 医疗数据标准化除了提升诊断效率,还有哪些价值?后续还能做什么创新?
现在大家都在推数据标准化,除了提升诊断和数据流转效率,还有没有啥更深层次的价值?比如后续能不能做智能分析、辅助诊断之类的创新应用?有没有实际案例分享下?
你好,这个问题问得很有前瞻性!医疗数据标准化其实不只是让数据流动更顺畅,更大的价值在于数据创新和智能化应用。我举几个实际例子:
- 智能辅助诊断:标准化后,AI算法能直接分析结构化数据,支持医生做临床决策,比如自动提醒药物过敏、智能推送诊断建议。
- 院内管理优化:比如病床管理、物资采购、质量考核等,数据统一后,医院管理决策更科学。
- 区域医疗协同:数据标准后,跨院、跨区域的病例信息能快速共享,为分级诊疗和远程会诊提供基础。
- 疾病预测和科研分析:标准化的数据能支持大数据挖掘、疾病趋势分析,为医院科研和公共卫生决策提供支撑。
像帆软这种数据分析平台,已经在很多医院做了智能分析、辅助诊断的创新应用,支持快速搭建各种可视化大屏和分析模型,帮助医院实现数据驱动创新。如果想了解更多行业解决方案,可以去他们官网看看:海量解决方案在线下载。总之,数据标准化是医疗数字化创新的“起跑线”,后续能做的事非常多,值得大家持续关注和实践!
本文内容通过AI工具匹配关键字智能整合而成,仅供参考,帆软不对内容的真实、准确或完整作任何形式的承诺。具体产品功能请以帆软官方帮助文档为准,或联系您的对接销售进行咨询。如有其他问题,您可以通过联系blog@fanruan.com进行反馈,帆软收到您的反馈后将及时答复和处理。