你有没有想过,医生为什么有时候还会“误诊”,或者报告要排队几天才能出来?其实,这背后有一个很大的挑战——医学诊断真的很复杂,数据量巨大,人力资源有限。根据《柳叶刀》发布的全球医疗误诊调查,约10%的患者会遇到诊断延误或错误,这个数字令人惊讶,也让我们对医疗深度学习和AI智能充满了期待。今天,我们就来聊聊:医疗深度学习如何提升诊断效率?以及AI智能是怎么助力精准医疗发展的?
这篇文章不会跟你泛泛而谈技术原理,而是用案例和数据把“深度学习在医疗诊断中的作用”讲清楚,让你真正明白AI智能为什么是未来医疗的刚需。如果你关心医疗行业、数字化转型,或者你就是医院信息化负责人、医疗科技创业者,那么你会在这里找到有用的干货。
下面是我们将要详细探讨的核心要点:
- ① 深度学习如何改变医学影像诊断,提升效率与准确率
- ② AI智能在临床辅助决策中的实际应用与价值
- ③ 数据驱动的精准医疗:从诊断到治疗的全流程优化
- ④ 挑战与未来:医疗AI落地过程中的现实问题与展望
- ⑤ 高效数据分析工具如何助力医疗AI,推荐FineBI平台
接下来,我们就逐一拆解这些核心问题,带你看懂AI是如何一步步“重塑”医疗诊断流程的。
🩺 一、深度学习如何改变医学影像诊断,提升效率与准确率
1.1 深度学习赋能医学影像的本质是什么?
深度学习技术正在让医学影像诊断变得前所未有的高效和精准。医学影像(如CT、MRI、X光片)一直是临床诊断的核心数据来源,但传统的判读方式依赖医生的经验和体力,既容易疲劳,也容易漏诊。以中国为例,三甲医院每位放射科医生平均每天要判读上百张片子,这种高强度的工作环境下,误诊率和漏诊率自然高居不下。
深度学习模型(比如卷积神经网络CNN)可以自动识别影像中的异常征象,比如肺结节、脑肿瘤、乳腺钙化灶等。2017年,谷歌的深度学习团队用Inception-v3模型对乳腺癌X光片进行判读,准确率达到99%。而在国内,腾讯觅影、依图医疗等AI影像诊断系统也已经在数百家医院上线,实现了自动筛查和初步报告生成,大大缩短了诊断周期。
- 效率提升:AI模型可以在几秒钟内完成一张影像的初筛,医生只需复核关键结果,诊断时间最高可缩短90%。
- 准确率提升:AI系统可以持续学习和优化,针对罕见病和复杂病变,准确率逐年提升。以肺结节检出为例,AI漏检率低于1%,远低于人类医生平均水平。
- 标准化:AI自动生成的诊断报告条理清晰、结构化,避免了人工判读的主观差异,便于多科室协作与质量追溯。
举个例子:在上海长海医院,AI辅助肺癌筛查系统上线后,放射科医生的工作量大幅降低,年漏诊病例减少了30%,患者诊断等待时间从平均48小时缩短到8小时。这不仅提升了医疗效率,也提升了患者的就医体验。
当然,深度学习不是万能的。它无法完全替代医生,但能作为“第二视角”大大降低误诊风险。未来,随着模型数据量和算法能力的提升,AI将在早期筛查、病灶定位、治疗方案推荐等方面持续扩展能力。
1.2 深度学习模型如何“学习”医学影像?
很多人会问,AI怎么能看懂医学影像?其实它的“学习过程”和人类很像,但更依赖大数据。以CNN为例,首先要收集海量的医学影像数据(成千上万张已知结果的片子),然后通过标注,每张片子都被赋予清晰的诊断标签,比如“良性/恶性”、“有/无结节”等。模型通过反复训练,不断调整参数,最终能自动识别影像中的关键特征。
数据驱动是深度学习的核心。模型的准确率和可靠性高度依赖于数据量和数据质量。比如,某乳腺癌AI筛查项目,初期只用1万张X光片训练,准确率只有83%;而扩大到30万张后,准确率飙升到97%。这也是为什么现在很多AI公司都在积极和医院、科研机构合作,共享数据资源。
- 数据标注:需要专业医生参与,确保标签准确,降低“假阳性”或“假阴性”风险。
- 模型验证:AI模型上线前必须经过多轮交叉验证和真实病例测试,确保不会出现重大失误。
- 持续迭代:AI模型不是一劳永逸,随着新病例和新病种出现,需要不断更新和优化,以适应临床需求。
结论:深度学习为医学影像诊断插上了“智慧的翅膀”,让医生有了更强大的帮手,也让患者享受到更及时、更准确的诊断服务。
🤖 二、AI智能在临床辅助决策中的实际应用与价值
2.1 什么是临床辅助决策系统(CDSS)?
临床辅助决策系统(CDSS)是AI智能在医院日常诊疗中的“军师”。它能对医生的诊断、治疗、用药等环节进行实时提醒和优化,让医疗服务更加科学和安全。举个例子,你在医院挂号、拿药时,后台的CDSS可能已经帮医生过滤了不合理的药物组合,避免了药物过敏、相互作用等风险。
CDSS的核心优势在于能快速处理复杂的临床数据,比如患者的既往病史、检验结果、用药记录、影像报告等,将这些数据整合分析后,给出诊断建议、治疗方案甚至风险预警。以美国梅奥诊所为例,CDSS系统上线后,误诊率下降了20%,药物不良反应事件减少了15%。
- 实时提醒:医生在开具处方或下达诊断时,系统自动检索相关病例库,给出“最佳实践”建议。
- 个性化治疗:根据患者体征和历史数据,AI智能推荐针对性的治疗方案,比如个体化化疗、精准用药。
- 风险预警:对高危患者(如心脏病、肾衰竭)进行自动监测,提前触发干预,降低医疗事故。
数据驱动的智能诊疗,正在让临床决策变得更加可控和精益。医生不再孤军奋战,AI智能成为后方支持,让诊疗过程更有“底气”。
2.2 AI临床辅助决策的实际案例与成效
让我们看看AI智能在临床决策中的真实表现。以糖尿病管理为例,传统的随访方式依赖医生人工记录和患者自述,很难做到精确管理。而AI智能系统可以实时采集患者的血糖、血压、运动等数据,并与历史病例进行比对,自动生成个性化管理方案。2018年,江苏省人民医院引入AI糖尿病管理平台后,患者血糖达标率提升了30%,并发症发生率下降了20%。
类似的案例还有慢性肾病、心脑血管疾病等领域。AI智能不仅优化了诊疗流程,还实现了医疗资源的合理分配。例如,某AI智能辅助诊疗系统能自动分析患者的检验单和影像报告,对疑难病例进行分级转诊,极大提升了三级医院和基层医疗机构的协同效率。
- 改善医疗质量:AI智能能帮助医生发现隐匿的病变,避免人为疏漏,提升整体医疗水平。
- 提升医疗效率:自动化数据分析和报告生成,减少人工录入和查找,医生有更多时间关注患者本身。
- 推动医疗均衡发展:AI智能让基层医生也能享受专家级诊疗支持,缩小城乡医疗资源差距。
总结:AI临床辅助决策系统不仅提升了诊断效率,还让医疗服务从“经验驱动”逐步走向“数据驱动”,让每一个患者都能获得更科学、更安全的治疗。
🧬 三、数据驱动的精准医疗:从诊断到治疗的全流程优化
3.1 精准医疗的核心:数据与智能的融合
精准医疗的本质是用大数据和智能算法为每一个患者量身打造诊疗方案。传统医疗模式以“平均值”为基准,治疗方案往往千人一面;而精准医疗则强调“个体差异”,通过分析患者的基因、生活习惯、病历数据,找到最适合他的治疗路径。
以癌症治疗为例,精准医疗可以通过分析肿瘤基因突变,筛选出最佳靶向药物,极大提升治疗效果。美国NIH的数据显示,基于基因测序的个体化治疗方案,五年生存率提升了25%。在国内,华西医院率先上线了基因测序+AI智能解读平台,让患者在短时间内得到个性化诊疗建议。
- 基因大数据挖掘:利用深度学习分析海量基因测序数据,发现与疾病相关的关键突变。
- 多模态数据融合:将基因、影像、检验结果、生活习惯等多源数据整合,AI智能自动生成诊疗方案。
- 药物筛选与风险评估:AI系统能根据患者基因和病理数据,推荐最佳药物组合,提前预警副作用和耐药风险。
数据驱动让精准医疗成为现实。通过深度学习和AI智能,医生可以从“海量数据”中一键提取有价值信息,实现从诊断到治疗的全流程优化。
3.2 从数据到决策:医疗AI的全流程赋能
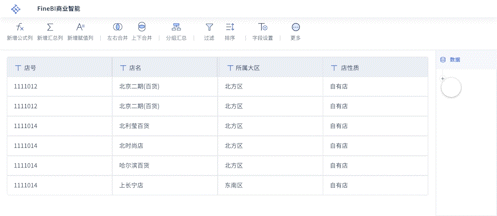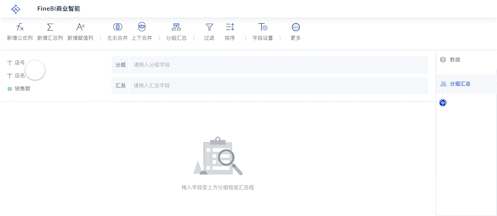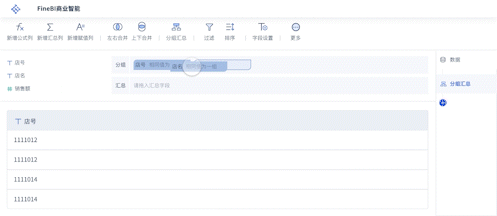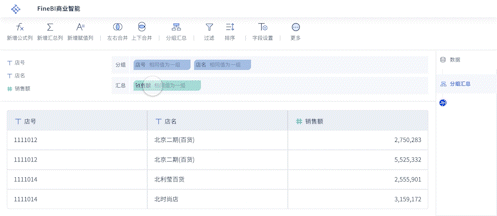
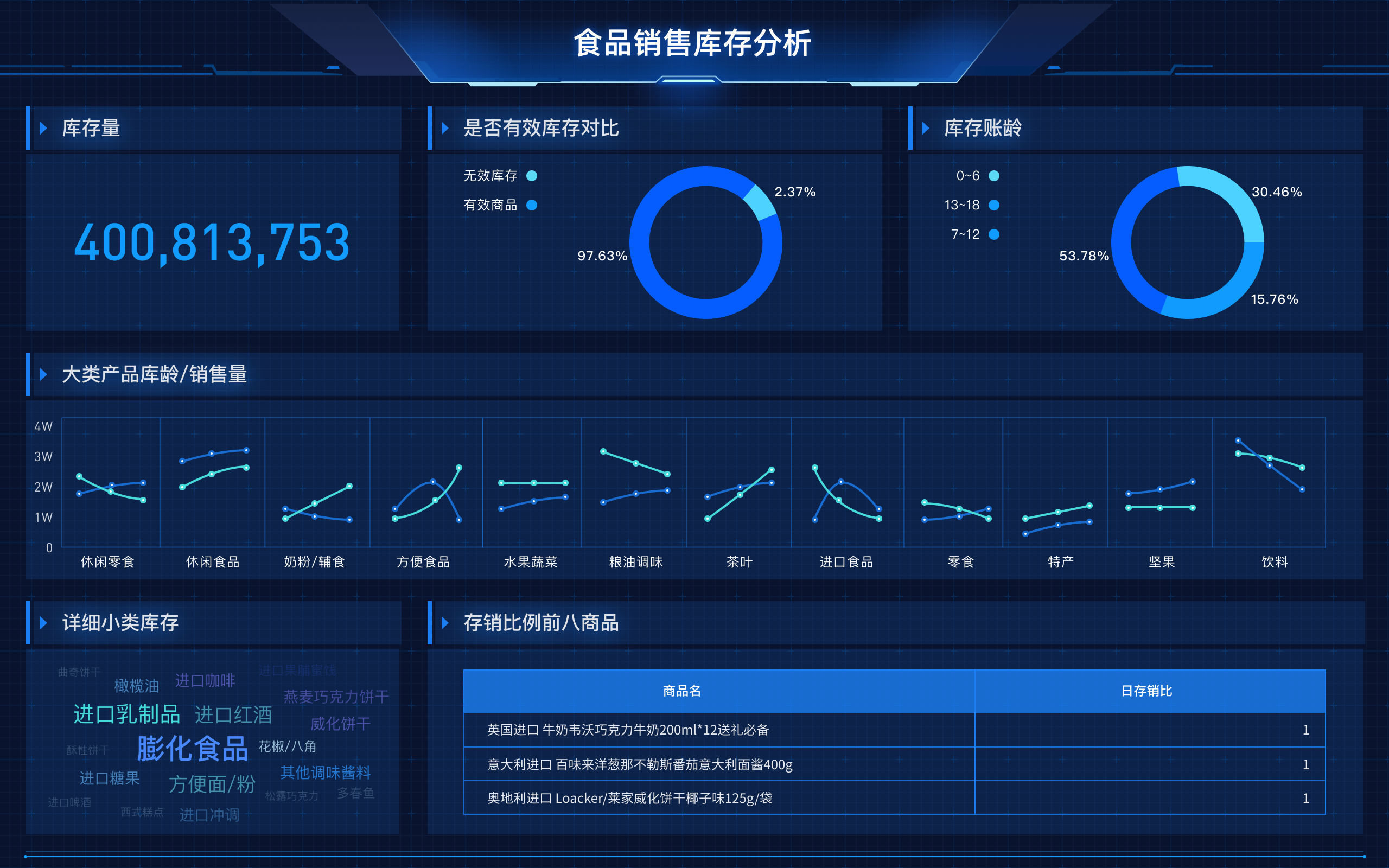
精准医疗的实现离不开高效的数据分析和智能辅助决策。这个过程包括数据采集、数据清洗、分析建模、可视化展现和结果反馈。以帆软自主研发的企业级一站式BI数据分析与处理平台——[FineBI数据分析模板下载]为例,医院可以实现从各个信息系统(HIS、LIS、PACS等)中自动提取数据,进行整合和清洗,然后通过AI智能建模、可视化仪表盘展现,将复杂的数据变成“看得懂、用得上的决策依据”。
比如,某三甲医院利用FineBI平台,对百万级临床数据进行分析,发现某类药物在特定人群中的副作用发生率高于平均水平,及时调整了用药策略,避免了大规模医疗事故。这种“数据驱动+AI智能”的模式,不仅提升了诊断和治疗效率,也增强了医疗安全性和管理精度。
- 多源数据采集:支持自助式数据建模,汇通各个业务系统,实现从源头打通数据资源。
- 智能分析与展现:自动清洗、分析数据,生成可视化看板和智能图表,帮助医生和管理者快速洞察关键问题。
- 协作与共享:支持数据共享和协作发布,多科室联动,实现全院智能化管理。
结论:精准医疗的实现离不开高效的数据分析平台和AI智能辅助。无论是提升诊断效率、优化治疗方案还是强化风险管理,数据驱动和智能赋能都是医疗行业数字化转型的关键引擎。
🔥 四、挑战与未来:医疗AI落地过程中的现实问题与展望
4.1 医疗AI落地的主要挑战
医疗AI虽然前景广阔,但落地过程中面临不少现实挑战。首先是数据隐私和安全。医疗数据属于高度敏感信息,涉及患者隐私、伦理审查和法律合规。AI模型需要大量真实病例数据作为训练样本,但数据共享和开放存在诸多障碍。其次是模型的通用性和可靠性——不同医院、不同设备采集的数据标准不一,AI模型在一个场景下表现优异,换个环境就可能失效。
- 数据隐私保护:需要严格的加密和权限管理,确保患者信息不被泄露或滥用。
- 模型泛化能力:AI模型要适应多样化数据和临床场景,避免“过拟合”或“水土不服”。
- 伦理与合规:医疗AI需要通过权威机构认证,确保安全、有效和可追溯。
- 医生信任与接受:部分医生对AI智能持保留态度,担心其替代人工或带来风险。
以美国FDA为例,AI医疗产品必须经过多轮临床验证和安全测试,国内也在逐步加强医疗AI监管。只有解决数据安全、模型可靠性和伦理合规等问题,AI智能才能真正“扎根”医疗行业。
4.2 未来展望:AI赋能医疗的无限可能
尽管挑战重重,医疗AI的发展前景依然令人振奋。未来,随着数据标准化和共享机制完善,AI模型将更加智能和可靠,实现“全场景、多病种、一体化”赋能。比如,AI智能可以帮助医生实现远程诊断、自动开具个性化处方、实时健康监测,甚至参与医学科研和新药研发。
- 远程医疗:AI智能让偏远地区患者也能享受专家级诊疗,推动医疗资源均衡配置。
- 跨院协作:数据平台和AI模型可以跨越院界,实现多医院病例共享与协同诊疗。
- 智能健康管理:AI可实时监测患者健康状态,自动预警风险,促进疾病早防、早治。
- 医学科研加速:AI能自动分析海量科研数据,发现新药靶点、疾病机制,助力医学创新。
结论:医疗AI的未来是“智能化、数据化、个性化”,它将成为医院数字化转型和精准医疗发展的核心动力。只要我们持续推动技术创新和标准完善,医疗AI必将在保障安全和合规的基础上,实现诊断效率和医疗服务质量的全面提升。
💡 五、结语:医疗深度学习与AI智能是诊断效率与精准医疗的未来
回顾全文,我们深入探讨了医疗深度学习如何提升诊断效率,以及AI智能怎样助力精准医疗发展。从影像诊断到临床辅助决策,从数据驱动的精准医疗到AI落地挑战与未来展望,每一个环节都在重塑着医疗行业的诊疗模式和服务质量。
- 深度学习让影像诊断更快、更准,降低漏诊风险。
- AI智能辅助决策让医生“如虎添翼”,提升诊疗安全和效率。
本文相关FAQs
🩺 医疗深度学习到底能帮医生解决哪些具体问题?
最近看到医院都在说用AI辅助诊断,老板也让我调研下到底值不值得投入。有没有大佬能通俗讲讲,深度学习在医疗诊断里能直接帮医生解决哪些事?以前那些难点,AI真的能搞定吗?别光说概念,最好能举点实际例子。
你好呀,这个问题问得特别接地气!实际上,深度学习在医疗领域,尤其是诊断环节,已经从“理论创新”变成了“落地实操”。医生最头疼的几个问题,比如影像读片慢、容易漏诊、样本复杂度高,都可以通过深度学习来优化。
- 影像辅助诊断:比如肺结节、乳腺癌等影像识别,深度学习模型能在海量CT/MRI图片里,快速标注疑似病灶,帮医生批量筛查,省下大把时间,也减少人为误差。
- 病理分析自动化:以前病理切片要靠专家一点点看,深度学习能把复杂的图像特征提取出来,自动判别癌细胞类型,提升诊断效率和准确率。
- 多模态数据融合:很多病不是靠单一指标能判断,AI能把影像、基因、化验结果等多种数据整合分析,提出更全面的参考意见。
实际案例,比如某三甲医院用深度学习做肺部结节筛查,医生单人一天只能看几十张片子,AI辅助后效率提升到几百张,而且漏诊率显著下降。AI不是要取代医生,而是把“重复、枯燥、容易出错”的环节交给机器,医生可以专注于复杂判断和沟通。 当然,模型训练需要大量高质量数据,实际落地也会遇到数据隐私和标准化挑战,但趋势已经很明确了,越来越多医院开始尝试。
🤖 医疗AI引入后,怎么保证诊断结果靠谱?会不会出现误诊风险?
公司最近打算上AI医疗影像系统,领导特别关心“误诊责任”问题。大家都说AI很牛,但万一它出错了怎么办?有没有什么行业标准或者实际案例,能保证AI诊断结果确实靠谱?有什么办法能让医生和AI配合得更顺畅?
这个担心其实挺普遍的,毕竟医疗行业关系到患者生命,AI出错的风险不能小看。我的经验里,AI诊断系统的“靠谱”主要靠两点:数据质量和人机协作流程。
- 严格的数据标注和模型验证:靠谱的AI系统,背后一定有大量高质量、人工标注的数据支持,模型训练和验证要经过多轮交叉测试。国内大医院和厂商一般会联合做临床验证,有权威医生参与模型评估。
- 人机协同模式:现在主流做法是“AI初筛+医生复核”,AI先帮医生定位疑点、分级风险,医生再做最终判读。这样既提升效率,又能降低误诊风险。
- 行业标准和合规认证:比如CFDA(国家药监局)对医疗AI系统有准入审批,获得认证的产品才能进入临床应用。部分AI厂商还会定期更新算法,适应新的疾病数据。
实际案例,有医院用AI辅助筛查肺结节,发现AI标注的疑似区域,医生最后复核后,整体漏诊率降低了30%。但医生还是“最后把关”,不会完全听AI。建议企业选型时优先考虑有权威认证、临床落地经验丰富的厂商,结合自己的业务流程定制人机协作方案。 误诊风险不是AI单方面的问题,更多要看系统整体设计和实际使用流程。
🧬 医疗数据种类太多,AI模型到底怎么整合这些多源数据?有啥实操难点?
我们医院数据特别杂,影像、检验、电子病历全都有。每次想做AI分析就卡在数据整合这一步。有没有懂行的能聊聊,AI到底怎么把这些不同的数据融合起来?实际操作时会遇到哪些坑,怎么破局?
这个话题太真实了!医疗数据一大特点就是“杂且多”,不同系统、不同格式,数据孤岛现象很严重。AI模型能不能发挥作用,关键就是看数据整合能力。
- 异构数据集成:需要把影像(如DICOM)、结构化(如检验结果)、非结构化(如病历文本)等多源数据,统一入库,格式标准化。ETL工具和数据治理平台是必备。
- 多模态AI模型:现在很多深度学习模型能同时处理图片、文本、数值等多种数据,但训练过程复杂,对数据质量和标签一致性要求很高。
- 数据安全与隐私保护:医疗数据涉及患者隐私,数据整合时要做脱敏、加密,加上访问权限管控,防止泄露。
实操难点主要有:
- 各部门数据标准不一致,接口对接很难;
- 历史数据缺失、错误多,清洗成本高;
- 数据安全合规压力大,审批流程冗长。
破解思路:推荐用专业的数据集成和治理平台,比如帆软的数据集成、分析和可视化方案,能自动对接主流医疗系统,支持多格式数据归集和质量管理,还能做智能分析和可视化展示。不少医院用它做数据中台,效果不错。可以下载他们的行业解决方案看案例:海量解决方案在线下载。 总之,只有把数据“通”了,AI才能真正落地。建议先做数据治理小试点,逐步扩展,别一上来就全院级铺开,容易踩坑。
🩻 医疗AI落地后,医生日常工作会变得啥样?有没有什么新挑战?
听说AI要进医院了,很多同行都在讨论以后是不是要“人机协作”,医生会不会被替代?实际落地后,医生的日常工作到底会变化吗?遇到哪些新挑战,大家都是怎么适应的?
这个话题很有共鸣!其实医疗AI落地后,医生的工作方式确实发生了不少变化,但远没有“被替代”那么夸张。我的观察和和医院同行交流,总结下来主要有这些变化:
- 重复性工作大幅减少:比如影像初筛、病理片批量分析,AI能自动处理,大大减轻医生工作量。
- 诊断效率提升:医生能更快拿到初步结果,把更多时间花在复杂病历分析和患者沟通上。
- 人机协作流程:医生要学会和AI系统互动,理解模型输出的逻辑和局限,做“质控+复核”角色。
- 新技能要求:医生要懂一定的数据分析和AI基础,和IT团队协作,甚至参与模型优化反馈。
新挑战也不少,比如:
- AI输出结果不是“黑盒”,部分医生难以理解决策依据,产生质疑;
- 医患沟通要解释AI辅助诊断的流程,患者对新技术有疑虑;
- 需要持续培训,提高医生数字化素养。
实际经验,很多医院会安排“AI+医疗”专场培训,让医生熟悉系统使用和数据解读。未来医生不是被AI取代,而是成为“数字化助手”的主导者。如果你是医院管理者,建议提前布局人机协作培训,让医生参与AI系统选型和反馈,有助于提升整体落地效果。
本文内容通过AI工具匹配关键字智能整合而成,仅供参考,帆软不对内容的真实、准确或完整作任何形式的承诺。具体产品功能请以帆软官方帮助文档为准,或联系您的对接销售进行咨询。如有其他问题,您可以通过联系blog@fanruan.com进行反馈,帆软收到您的反馈后将及时答复和处理。